- Neben den Impfstoffen gegen das Coronavirus gibt es außerdem zahlreiche Medikamente.
- Erst kürzlich wurden einige von ihnen in der EU zugelassen.
- Zum Einsatz kommen sie allerdings schon länger.
- Welche Medikamente es gibt und was sie tatsächlich bringen.
Zunächst gab es die nachweislich wirksamen Impfstoffe. Jetzt sind in der EU auch die ersten Medikamente zugelassen, die das Coronavirus direkt attackieren. Experten beurteilen die Studien über die Arzneimittel durchaus positiv. Sie schützen zwar nicht vor einer Infektion, können aber einen schweren Krankheitsverlauf verhindern.
"Die Medikamente sind eine Säule in der Coronavirus-Bekämpfung", sagt Pharmazie-Professor Thorsten Lehr von der Universität des Saarlandes. "Es ist gut, dass wir endlich diese Mittel haben." Doch eine Kehrtwende für die Pandemie sieht der Wissenschaftler aus Saarbrücken in ihnen noch nicht. "Die Impfung ist der billigere und definitiv viel bessere und effizientere Weg."
Auch wenn die Arzneien jetzt erst zugelassen wurden - es gibt sie schon seit Monaten in Deutschland. Bereits Anfang 2021 hatte Bundesgesundheitsminister
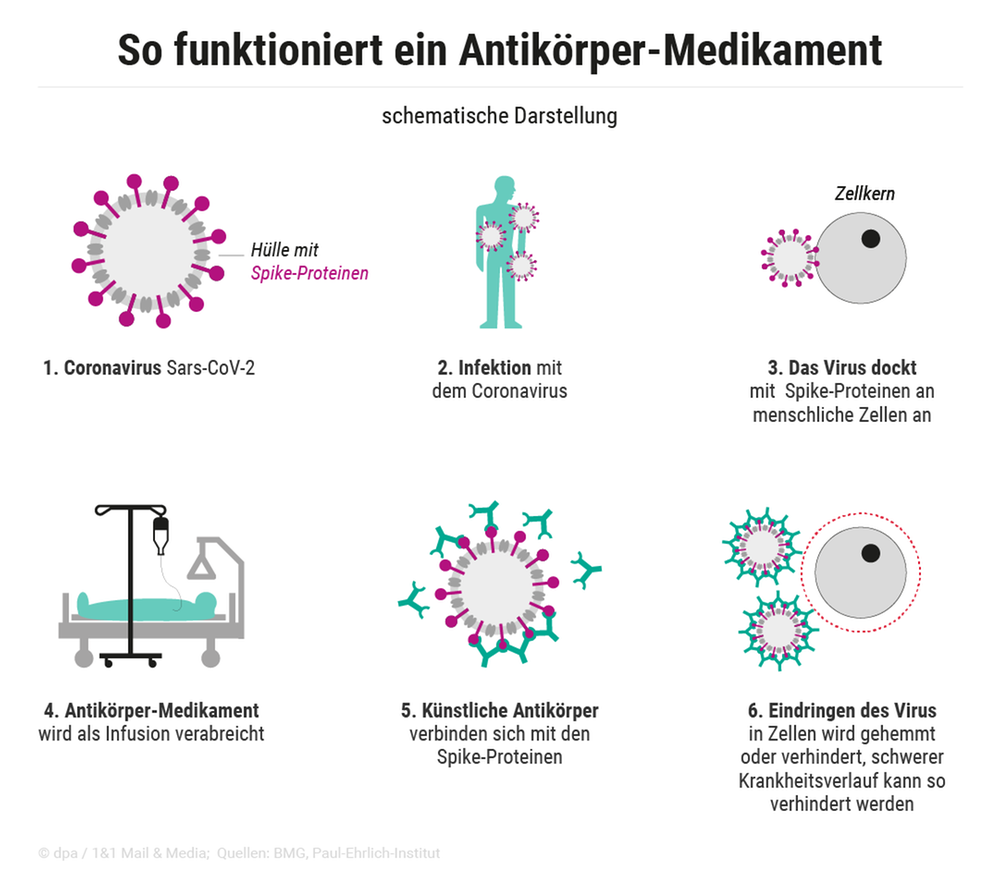
Wie die Antikörper-Medikamente beim Coronavirus wirken
Jüngst gab die EU für zwei Antikörper-Medikamente grünes Licht: Ronapreve des Schweizer Pharmaunternehmens Roche und Regkirona des Herstellers Celltrion aus Südkorea binden bei Infizierten das Spike-Protein von SARS-CoV-2 an sich, so dass der Erreger nicht in die Körperzellen eindringen kann. Damit soll dessen Ausbreitung verhindert und die Viruslast möglichst niedrig gehalten werden.
Beide Mittel müssen als Infusion verabreicht werden - meistens im Krankenhaus. Seit Kurzem wird die Behandlung nach Angaben des Münchner Universitätsklinikums rechts der Isar dort auch ambulant angeboten. Diese Antikörper funktionieren im Grunde wie diejenigen, die sich nach einer Impfung oder Infektion bilden - nur dass sie von einer Pharmafirma produziert werden und nicht vom eigenen Körper. "Der Antikörper hat absolut die gleiche Wirkung", so Lehr.
Bei Ronapreve, einem Antikörper-Cocktail aus Casirivimab und Imdevimab, zeigen Studien: Die Gefahr für Risiko-Patienten, nach einer Corona-Infektion ins Krankenhaus zu kommen oder gar zu sterben, ist um 70 Prozent reduziert. Zudem soll sich bei frisch Infizierten die Viruslast um 90 Prozent verringern und die Gefahr, überhaupt Symptome zu entwickeln, um etwa die Hälfte.
Regkirona mit dem Antikörper Regdanvimab zeigt bei Patienten mit milden bis moderaten Symptomen, dass sie schneller genesen und seltener einen schwereren Verlauf haben. Die Europäische Arzneimittelbehörde EMA verweist etwa auf eine Studie, nach der rund drei Prozent der behandelten Patienten in Kliniken eingewiesen werden mussten, Sauerstoff bekamen oder sogar starben. Bei den Patienten, die das Mittel nicht bekommen hatten, waren es gut elf Prozent.
Wie die Wirkung eingeschätzt wird
"Die Medikamente haben eine ganz gute Schutzwirkung, aber mit einer Wirksamkeit von etwa 75 Prozent gegen schwere Verläufe liegen sie noch unter der Wirksamkeit von mRNA-Impfungen - vor allem nach einer Booster-Impfung", sagt Lehr.
Zudem müsse sich erst noch beweisen, wie effektiv die Medikamente in der Realität seien. Denn Ergebnisse aus klinischen Studien seien in der Regel nicht eins zu eins übertragbar, die Wirksamkeit möglicherweise niedriger.
Lesen Sie auch: Alle aktuellen Informationen rund um die Corona-Pandemie in unserem Live-Blog
Und es gibt noch einen Haken: Die beiden Mittel sind nicht für alle Corona-Betroffenen geeignet, sondern eigentlich nur für Patienten mit Risiko für einen schweren Verlauf - die aber noch keine oder wenige Symptome haben. "Wenn sie zu spät eingesetzt werden, wirken die Mittel deutlich schlechter", erklärt Lehr.
Auch der Virologe Christian Drosten von der Berliner Charité hatte Ende September gesagt, dass eine Verabreichung der Antikörper-Mittel "fast immer schon zu spät" sei. Denn bei einem durchschnittlichen Patienten habe sich das Virus bereits zu Symptombeginn im Körper stark vermehrt.
Was es noch gegen Corona gibt
Weltweit wird nach Angaben des US-Biotech-Branchenverbands Bio an mehr als 600 Medikamenten gegen COVID-19 geforscht. Die meisten davon seien ursprünglich gegen andere Krankheiten entwickelt worden, heißt es vom Verband der forschenden Pharma-Unternehmen in Deutschland. Zehn Präparate befinden sich bei der EMA auf verschiedenen Stufen im Zulassungsverfahren.
Nutzen von Remdesivir eher überschaubar
Bis vor Kurzem war das einzige in der EU zugelassene Medikament das antivirale Mittel Remdesivir des US-Konzerns Gilead (Handelsnamen Veklury). Anders als Ronapreve und Regkirona wird das ursprüngliche Anti-Ebola-Mittel nicht bei milden Infektionen verabreicht, sondern bei Corona-Patienten mit Lungenentzündung, die zusätzlich Sauerstoff (aber noch keine invasive Beatmung) brauchen.
Mittlerweile schätzen Experten etwa der Weltgesundheitsorganisation WHO oder des Gemeinsamen Bundesausschusses von Ärzten, Kliniken und Krankenkassen den Nutzen des Medikaments als eher überschaubar ein.
Mittel vor allem bei schweren Verläufen
Daneben kommen in Deutschland weitere Mittel zum Einsatz, die nicht das Coronavirus direkt ins Visier nehmen, sondern Komplikationen, die der Erreger auslöst. Das entzündungshemmende Dexamethason zum Beispiel soll bei invasiv beatmeten Patienten auf der Intensivstation eine überschießende Immunreaktion bremsen. Bei solch einer Reaktion kann das Immunsystem die Viren verfehlen und sich gegen körpereigene Gewebe richten.
Auch Medikamente wie Baricitinib (Eli Lilly), Anakinra (Sobi) oder Tocilizumab (Roche), die sich im EMA-Zulassungsverfahren befinden, zielen auf die Folgen einer Viruserkrankung ab. Vor allem bei schweren Verläufen werden diese Mittel verabreicht. "Das Immunsystem zu früh herunterzuregulieren, ist auch gefährlich, denn dann gäbe es keine körpereigene Abwehr mehr gegen SARS-CoV-2", sagt Lehr.
Zwei antivirale Medikamente mit "ganz ordentlicher Wirksamkeit"
Daneben gebe es zwei antivirale Medikamente, die eine "ganz ordentliche Wirksamkeit gezeigt haben", so Lehr. Also Präparate, die direkt den Vermehrungszyklus der Viren unterbrechen sollen. Bei Molnupiravir (MSD/Merck), das ursprünglich gegen Grippe entwickelt wurde, zeigte sich in der sogenannten Phase-III-Studie eine Halbierung der Zahl von COVID-Patienten, die ins Krankenhaus eingeliefert werden mussten. Erst am Dienstag gab die EMA bekannt, mit der Prüfung für eine Zulassung zu starten.
Mit Paxlovid (Pfizer) konnten Testergebnissen des Herstellers zufolge Krankenhauseinweisungen und Todesfälle bei Hochrisiko-Patienten um fast 90 Prozent gesenkt werden. Jüngst teilte die US-Regierung mit, zehn Millionen Dosen davon für 5,3 Milliarden US-Dollar (4,7 Milliarden Euro) zu kaufen.
Was über Nebenwirkungen bekannt ist
Über die Antikörper-Mittel sagt Lehr: "Die Substanzen sind relativ sicher." Es könne zwar Irritation an der Einstichstelle der Infusion geben, aber nennenswerte Nebenwirkungen seien bisher nicht bekannt.
Damit sind diese Mittel Ausnahmen - bei den anderen Medikamenten könnten durchaus unerwünschte Folgeerscheinungen auftreten. "Ein Medikament, das keine Nebenwirkungen hat, gibt es nicht - und das wirkt auch nicht."
Studien zu den Medikamenten vor ihrer Zulassung haben meist eine Größe zwischen 1.000 und 2.000 Patienten. Zum Vergleich: Beim Impfstoff von Biontech nahmen insgesamt 43.000 Probanden an der wichtigen Phase-III-Studie teil, bei Moderna waren es rund 30.000. Die Medikamente sind also vor der Zulassung bei viel weniger Menschen getestet worden, als es bei den Impfstoffen der Fall war.
Viele Medikamente zeigen erst nach Zulassung Probleme
Hinzu kommt: Die Impfstoffe wurden seit ihrer Zulassung zum Jahreswechsel 2020/2021 abermillionenfach verabreicht und dabei parallel weiter überwacht. Dabei wurden auch seltene Nebenwirkungen erkannt - und die neuen Erkenntnisse bei der Anwendung der Impfstoffe berücksichtigt. Bei den Medikamenten ist es noch ein langer Weg, bis das Nebenwirkungsprofil ähnlich gut untersucht ist.
"Wenn Sie eine Nebenwirkung haben, die zum Beispiel in 1 von 10.000 Fällen vorkommt - und das ist schon relativ häufig -, dann müssen Sie statistisch gesehen mindestens 30.000 Menschen behandelt haben, damit der Fall ein Mal aufgetreten ist", erklärt Lehr. "Es gibt viele Medikamente, die erst nach der Zulassung Probleme gezeigt haben." Daher werden auch sie langfristig kontrolliert.
Und damit nicht genug: Wer tatsächlich schwerst erkrankt, erhält unzählige weitere Medikamente. Anfang November macht in sozialen Medien ein Foto aus Großbritannien die Runde mit Dutzenden Präparaten, die benötigt werden, um einen COVID-Patienten für einen Tag auf der Intensivstation zu versorgen. Darunter sind Schmerz- und Narkosemittel sowie Mittel für die künstliche Ernährung oder die Stabilisierung des Kreislaufs beatmeter COVID-Patienten. Und auch diese Medikamente haben alle Nebenwirkungen.
"Abgesehen von den Kosten: Das möchte niemand gerne nehmen, wenn es nicht sein muss", sagt Lehr. Prävention sei immer besser als die Behandlung. "Die Wirksamkeit der Therapien wird höchstwahrscheinlich nicht so gut sein wie das, was wir mit einer vollständigen und geboosterten Impf-Immunität erreichen können." (ff/dpa)


"So arbeitet die Redaktion" informiert Sie, wann und worüber wir berichten, wie wir mit Fehlern umgehen und woher unsere Inhalte stammen. Bei der Berichterstattung halten wir uns an die Richtlinien der Journalism Trust Initiative.